Samuel avait 22 ans. Allongé dans le noir complet, hypersensible au moindre son, incapable de se lever, il souffrait d’un syndrome de fatigue chronique sévère, ce que beaucoup appellent aussi le Covid long.
Sa mère lui a dit: « Je peux encore m’occuper de toi pendant 10 ans. »
Il lui a répondu: « Je préfère mourir. »
Ce que vous allez lire n’est pas un débat abstrait de philosophie morale. C’est une question qui touche des familles, des soignants, des jeunes en pleine souffrance. Et une question que nos sociétés occidentales sont en train de trancher, souvent sans en mesurer toutes les conséquences.
Parce que derrière les mots « aide à mourir », « autonomie » et « dignité », se cache une réalité que peu de médias acceptent de regarder en face: dans plusieurs pays européens, des jeunes de 22, 23, 28 ou 29 ans ont accédé à une mort provoquée par l’État. Et en France, une nouvelle loi pourrait bientôt ouvrir cette voie.
Samuel, Zoraya, Shanti: des noms que la statistique efface
Vous avez peut-être entendu parler de ces cas de loin, comme de faits divers lointains. Mais derrière chaque chiffre, il y a un prénom.
Samuel, 22 ans, en Autriche, atteint d’un syndrome de fatigue chronique sévère.
Sarah Bukele, 28 ans, en Allemagne, même pathologie.
Zoraya, 29 ans, aux Pays-Bas, souffrant de dépression chronique et d’anxiété.
Shanti De Corte, 23 ans, en Belgique, rescapée des attentats de Bruxelles de 2016, euthanasiée pour souffrance psychique insupportable.
Aucun de ces jeunes n’était en phase terminale d’une maladie mortelle au sens classique du terme. Aucun n’avait quelques semaines à vivre. Ce qui les reliait, c’est une souffrance jugée insupportable, et un État qui a accepté d’y répondre par la mort.
Le psychiatre Rafael Gurevich, interrogé dans Le Figaro sur le cas de Samuel, a dit quelque chose d’important: « On ne connaît pas le pronostic de ces maladies fonctionnelles, qui parfois s’aggravent, parfois s’améliorent. Ce jeune homme avait peut-être encore de longues années devant lui. »
Une phrase simple. Mais qui soulève une question vertigineuse: comment offrir une mort définitive face à un avenir incertain?
Ce que les chiffres disent sur la santé mentale des jeunes
Voici un fait que l’on mentionne rarement dans ce débat: le suicide est la première cause de mortalité chez les 25-34 ans en France.

Dans beaucoup de pays occidentaux, cette réalité s’aggrave sur fond de santé mentale dégradée dans la génération Z: anxiété chronique, dépression, isolement social, séquelles post-Covid.
C’est dans ce contexte précis qu’une proposition de loi française (n° 1100, 2025) envisage de créer un « droit opposable à mourir », un droit que les patients pourraient faire valoir en justice si l’accès à l’aide à mourir leur était refusé.
Et un « délit d’entrave », passible d’un an de prison et de 15 000 euros d’amende, pour quiconque tenterait d’empêcher cette pratique ou d’informer différemment.
La question que l’on est en droit de poser est celle-ci: dans un pays où 22 départements ne disposent d’aucune unité de soins palliatifs et où environ 500 personnes meurent chaque jour sans les soins requis, est-il cohérent de légiférer d’abord sur le droit à mourir, avant d’avoir résolu le droit à être soigné?
Ce que montrent vingt ans d’expérience en Belgique et au Canada
On entend souvent que l’aide à mourir serait strictement encadrée, réservée aux cas les plus extrêmes. L’histoire des pays pionniers invite à la prudence.
En Belgique, où l’euthanasie est légale depuis 2002, le nombre de cas a été multiplié par dix en vingt ans. En 2022, près de 20% des euthanasies concernaient des personnes souffrant de polypathologies liées à la vieillesse; et 17% des cas concernaient des personnes dont le décès n’était pas attendu à brève échéance. Depuis 2014, les mineurs « dotés de discernement » peuvent y accéder.
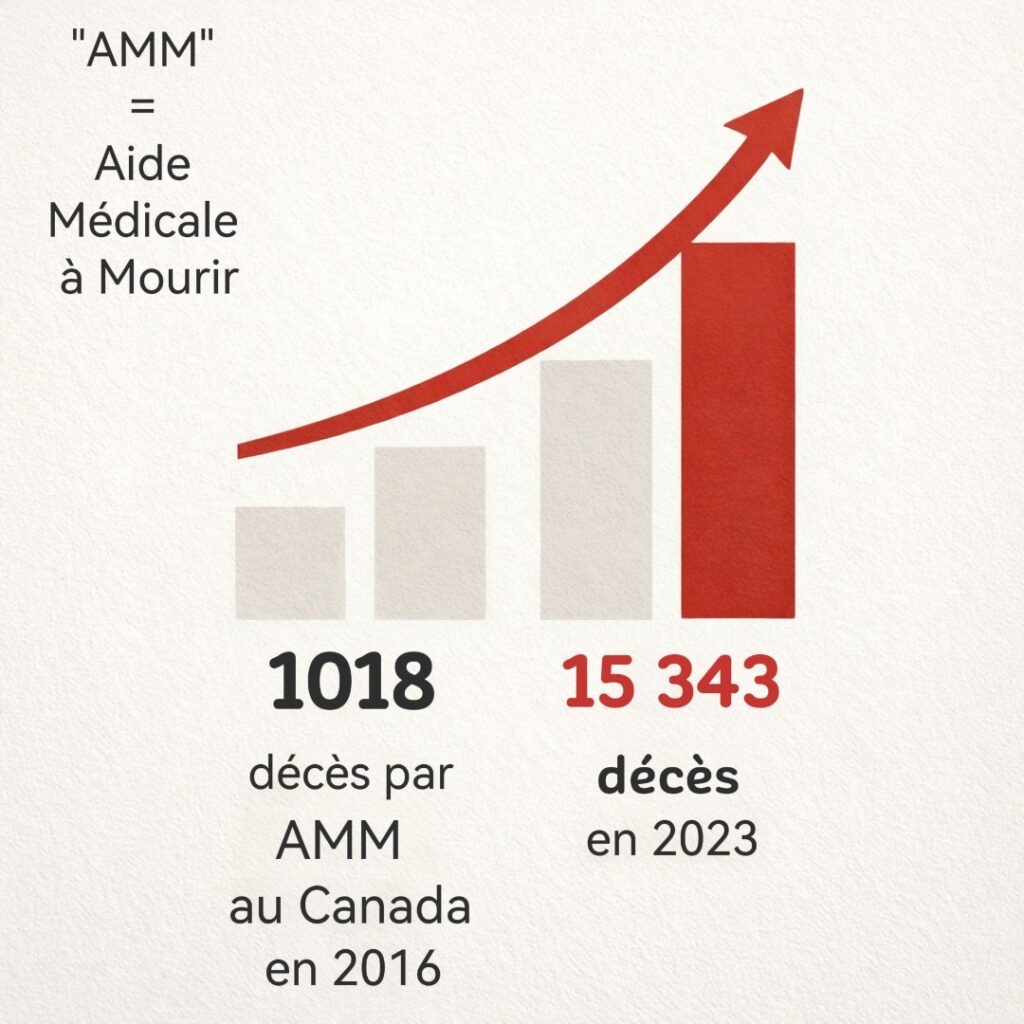
Au Canada, les chiffres sont encore plus frappants: le nombre de décès par aide médicale à mourir est passé de 1 018 en 2016 à 15 343 en 2023, soit 4,7% de l’ensemble des décès. Le critère de « mort naturelle raisonnablement prévisible » a été supprimé en 2021. Et le principe d’une extension aux troubles mentaux est prévu pour 2027.
Ce phénomène d’extension progressive des critères n’est pas une théorie du complot. C’est un fait documenté, observé par les chercheurs, reconnu même par des partisans de la loi. La question n’est pas de savoir si cela arrivera, mais de décider collectivement si nous l’acceptons, et pour qui.
Le corps médical face à une rupture sans précédent
Ce débat ne se passe pas uniquement dans les hémicycles. Il se passe aussi dans les consciences des soignants. Certains médecins, comme la Dre Isabelle Mathieu, vivent l’acte d’euthanasie comme un « geste ultime d’humanité », une réponse à la détresse du patient quand tout le reste a échoué.
D’autres, comme la Dre Jacqueline Van De Walle, y voient une rupture fondamentale: donner la mort n’est pas soigner, et cette confusion risque d’éteindre quelque chose d’essentiel dans la vocation médicale.
Ce qui est rarement dit, c’est que la clause de conscience, ce droit des médecins de refuser de participer à un acte contraire à leurs valeurs, est de plus en plus fragilisée dans les pays où l’euthanasie est légalisée.
En Belgique, les établissements de santé sont obligés d’accepter la pratique depuis 2020. Certains praticiens qui refusent sont stigmatisés comme des professionnels « faisant souffrir leurs patients ». Une pression silencieuse, mais réelle.
L’oncologue belge Benoit Beuselinck résume bien cette tension: « On a remplacé la solidarité par l’autonomie. C’est devenu le nouveau dogme. » Et quand l’autonomie individuelle devient le seul critère moral, la société cesse de se demander ce qu’elle doit aux plus vulnérables, et commence à leur demander ce qu’ils coûtent.
L’angle économique que personne ne veut nommer
Il existe une dimension de ce débat que les partisans de la loi préfèrent généralement éviter: le coût. Les dépenses de santé pour la dernière année de vie s’élèvent en France à environ 26 000 euros par personne. Si la France atteignait les taux québécois de recours à l’aide à mourir, les économies annuelles pour l’assurance maladie pourraient représenter 1,4 milliard d’euros par an. Ce chiffre n’est pas une invention: il ressort d’analyses économiques sérieuses.
Personne ne dit ouvertement que l’euthanasie est une solution budgétaire. Mais quand un pays légalise la mort provoquée avant d’avoir résolu l’accès aux soins palliatifs, et qu’il envisage simultanément un « délit d’entrave » pour ceux qui freinent cette pratique, les questions sur les priorités réelles de la politique de santé méritent d’être posées.
Une personne qui vit dans la dépendance ou avec une maladie chronique invalidante peut progressivement intégrer l’idée qu’elle est un poids, pour sa famille, pour la société, pour le système. La loi ne dit jamais cela explicitement. Mais en rendant la mort accessible, elle peut rendre la vie moins défendable pour ceux qui souffrent en silence.
Ce que nous choisissons de dire aux jeunes qui souffrent

Il y a quelque chose de profondément contradictoire dans notre époque. Nous installons des grilles aux fenêtres des hôpitaux psychiatriques pour empêcher les tentatives de suicide. Nous formons des professionnels à la prévention. Nous disons aux jeunes que la vie vaut la peine d’être vécue, même dans la souffrance, même sans certitude sur l’avenir.
Et en même temps, dans d’autres services du même système de santé, nous pourrions bientôt administrer la mort à des personnes de 22 ou 29 ans, dont la souffrance est réelle mais dont le pronostic est incertain.
Que dirons-nous aux jeunes suicidaires si ces deux réalités coexistent?
Que votre vie vaut la peine d’être sauvée…sauf si vous remplissez certains critères?
La formulation de la vidéo qui a inspiré cet article est difficile à ignorer: « Une société qui offre la mort plus facilement que l’espérance n’invente pas une nouvelle liberté, elle officialise un abandon. »
Pour prolonger ces réflexions, voici une vidéo qui rassemble et synthétise les points clés abordés ici. Elle met en perspective le débat entre Belgique et France, et pose clairement les questions essentielles autour de l’aide à mourir et de l’accès réel aux soins:
Ce n’est pas une position religieuse, ni réactionnaire. C’est une question de cohérence morale et de priorités collectives.
Ce débat mérite mieux que des slogans sur la dignité et la liberté. Il mérite que l’on parle aussi de Samuel, de Shanti, de Zoraya, et de tous ceux dont nous ne connaissons pas encore les prénoms. Parce que les lois que nous votons aujourd’hui décideront demain de ce que nous proposons aux plus vulnérables: le soin, ou la sortie.
FAQ
Quelle est la différence entre sédation palliative et euthanasie?
La sédation profonde et continue vise à soulager une souffrance réfractaire en altérant la conscience du patient jusqu’au décès naturel. L’euthanasie, elle, provoque intentionnellement et immédiatement la mort. La finalité et l’intention sont radicalement différentes, même si dans les deux cas, la mort survient.
Le syndrome de fatigue chronique (Covid long) est-il une maladie mortelle?
Non, au sens où il n’est pas directement fatal. C’est une maladie mal comprise, souvent confondue avec la dépression, dont le pronostic est incertain: certains patients s’améliorent, d’autres s’aggravent sur le long terme. C’est précisément cette incertitude qui rend les cas d’accès à l’aide à mourir pour cette pathologie particulièrement débattus dans la communauté médicale.
La France a-t-elle déjà légalisé l’aide à mourir?
Pas encore. La législation actuelle (lois Leonetti 2005 et Claeys-Leonetti 2016) autorise la sédation profonde et l’arrêt des traitements, mais interdit de donner la mort intentionnellement. La proposition de loi n° 1100 (2025) cherche à aller plus loin, mais elle est encore en débat et fait l’objet de vives controverses.
En Belgique?
La Belgique a légalisé l’euthanasie en 2002. Cette loi, adoptée le 28 mai 2002 et entrée en vigueur le 23 septembre de la même année, en fait le deuxième pays au monde après les Pays-Bas à encadrer légalement cette pratique.
La loi du 28 mai 2002 permet l’euthanasie pour toute personne majeure (ou émancipée) en souffrances physiques ou psychiques « constantes, insupportables » dues à une affection grave et incurable, sans exigence de phase terminale. Elle a été élargie en 2014 aux mineurs sans âge minimum, sous conditions strictes (maladie incurable, consentement parental, avis psychologique).
Depuis 2024, des ajustements renforcent les contrôles via une commission fédérale ; environ 2 700 cas annuels en 2023, dont 1-3% pour motifs psychiatriques comme chez Shanti De Corte (23 ans, 2022). Cela alimente les débats sur les cas jeunes avec EM/SFC ou traumas, opposant dignité à risques de dérive.
Et vous, comment voyez-vous ce débat?
Pensez-vous que l’État devrait pouvoir accompagner la mort de jeunes adultes qui ne sont pas en fin de vie?
Dites-nous en commentaire: ce sont ces voix, plurielles et nuancées, qui font avancer la réflexion collective.
Si vous connaissez quelqu’un touché par ces questions, en tant que soignant, proche aidant ou personne concernée, partagez-lui cet article. Ce débat a besoin de toutes les perspectives.





















Un commentaire
Bonjour, En Belgique, l’euthanasie fait l’objet d’une dépénalisation partielle, pas d’une légalisation
B.Wouters
infirmière SP